Пожизненный диагноз. Что такое спинальная мышечная атрофия и почему ее невозможно победить

Спинальная мышечная атрофия (СМА) — очень редкое заболевание, которое за год в среднем диагностируют у 35 украинцев. Однако услышать аббревиатуру СМА можно довольно часто: в интернете, на телевидении и даже в метро сегодня нередки сообщения о сборах средств на дорогостоящее лечение этой болезни. За так называемый «укол жизни», который может остановить тяжелое развитие диагноза, надо выложить восьмизначную сумму. Что надо знать о спинальной мышечной атрофии и почему в Украине пациенты не могут получить помощь от государства? Заборона поговорила об этом с Виталием Матюшенко, главой харьковского благотворительного фонда «Дети со спинальной мышечной атрофией».
Что такое СМА?
Спинальная мышечная атрофия — это наследственное генетическое заболевание, поражающее моторные нейроны в спинном мозге. Это руководящие центры организма, которые подают сигналы от мозга к мышцам и наоборот. За работоспособность моторных нейронов отвечает белок SMN (survival motor neuron) — его производит ген SMN1. Однако из-за мутации в гене выработка белка останавливается, а его отсутствие провоцирует постепенное отмирание моторных нейронов и далее — атрофию мышц.
Заболевание передается от родителей к ребенку при условии, что у обоих есть сломанный ген. В таком случае вероятность его наследования равна 25%. Проявить себя СМА может в любом возрасте — как у ребенка, так и у взрослого, но какой именно механизм является катализатором этого процесса, науке пока неизвестно.
В зависимости от проявлений различают четыре типа спинальной мышечной атрофии. Для четвертого типа, который обычно обнаруживают у взрослых, характерны совсем поверхностные проявления заболевания — в частности, физическая усталость. Для самого тяжелого — первого — поражение мышц дыхания, глотания и скелетной мускулатуры. Такие пациенты почти никогда не доживают до четырех лет и обычно умирают в первый год жизни.
Распространенность спинальной мышечной атрофии не исследована подробно из-за ее редкости. Это орфанная болезнь — то есть такая, которая встречается не чаще 1 случая на 2000 населения. Согласно общемировой статистике, один из 10 тысяч новорожденных будет иметь спинальную мышечную атрофию. В Украине, по данным Фонда больных СМА, в 2020 году зарегистрировали 45 случаев этого заболевания. Ежегодное среднее количество новых случаев за последние 3 года в Украине составляет 35 пациентов.
Как распознать заболевание?
Спинальная мышечная атрофия начинается с мышечной слабости и общей потери сил.
«Врачи в большинстве случаев говорят: «Переждите, это возрастное. Ребенок просто не хочет двигаться, активно работать. Потому что ему комфортно так лежать. Потому что он наелся. Потому что он просто такой ленивый. Не будем ничего сейчас делать. Потом немного активизируется», — объясняет Виталий Матюшенко.
 Виталий Матюшенко
Виталий Матюшенко
Эта «лень» особенно проявляется в раннем возрасте при тяжелом типе СМА. Именно тогда нужно немедленно принимать меры по поддержке и обезопасить ребенка от респираторных заболеваний, которые в случае ослабления дыхательных функций могут привести к смерти.
У ребенка самого Виталия Матюшенко признаком заболевания стала так называемая утиная походка: «Это выставленный вперед животик, отставленная попка и движение немного вразвалочку, когда туловище качается и ребенок переваливается с ноги на ногу». Но такое проявление СМА можно заметить уже у тех пациентов, которые достигли функции ходьбы.
У взрослых заболевание не появляется внезапно: оно сопровождает человека в течение всей жизни. Однако характерные для спинальной мышечной атрофии признаки не распознают на первичном осмотре пациента, поэтому диагноз ставится с большой задержкой.
Можно ли вылечить СМА?
Генетические заболевания не лечатся: изменить генетическую природу клетки уже невозможно. Ее можно только откорректировать — или имитировать здоровый ген, или заместить те функции, которые ген не выполняет.
На сегодня есть три лекарственных средства: «Золгенсма», «Эврисди» и «Спинраза». Первый препарат направлен на внесение в организм похожего здорового гена, который некоторое время будет замещать работу недееспособного гена. А два других — на компенсацию недееспособности поломанного гена. Все три в результате способствуют продуцированию в организме белка SMN, который защищает моторные нейроны.

Упаковка «Спинразы» – одного из препаратов для облегчения жизни пациентов со СМА. Фото: Sebastian Gollnow/picture alliance via Getty Images
«Золгенсма» — это внутривенная инъекция. Сделать ее можно только до конкретного момента — пока ребенку не исполнится 2 года, а его вес не превысит 21 килограмм. «Мы рассчитываем, что ее действенность, то есть то, сколько она будет работать, достигает пяти лет. Производитель гарантирует 10 лет. Но в любом случае после инъекции мы переступаем порог летальности в два года», — говорит Виталий Матюшенко.
«Спинраза» — тоже инъекция, которую делают в эпидуральный (нижний) отдел спинного мозга. В течение первого года жизни есть нагрузочная доза, после чего надо пожизненно делать укол три раза в год. А «Эврисди» — это сироп для употребления в домашних условиях. Его надо принимать пожизненно, каждый день в одно и то же время.
Таким образом удается создать здоровый фон белка на ранней стадии, когда в организме еще не начались необратимые изменения. На более поздних стадиях можно гарантировать определенную стабилизацию. И уже в зависимости от состояния, к которому пришел организм, можно говорить об эффективности реабилитации и восстановлении утраченных функций. Конечно, есть определенные функции, которые невозможно восстановить, так как в организме отсутствуют ткани, отвечающие за их выполнение — например, мышечные ткани при первом типе СМА.

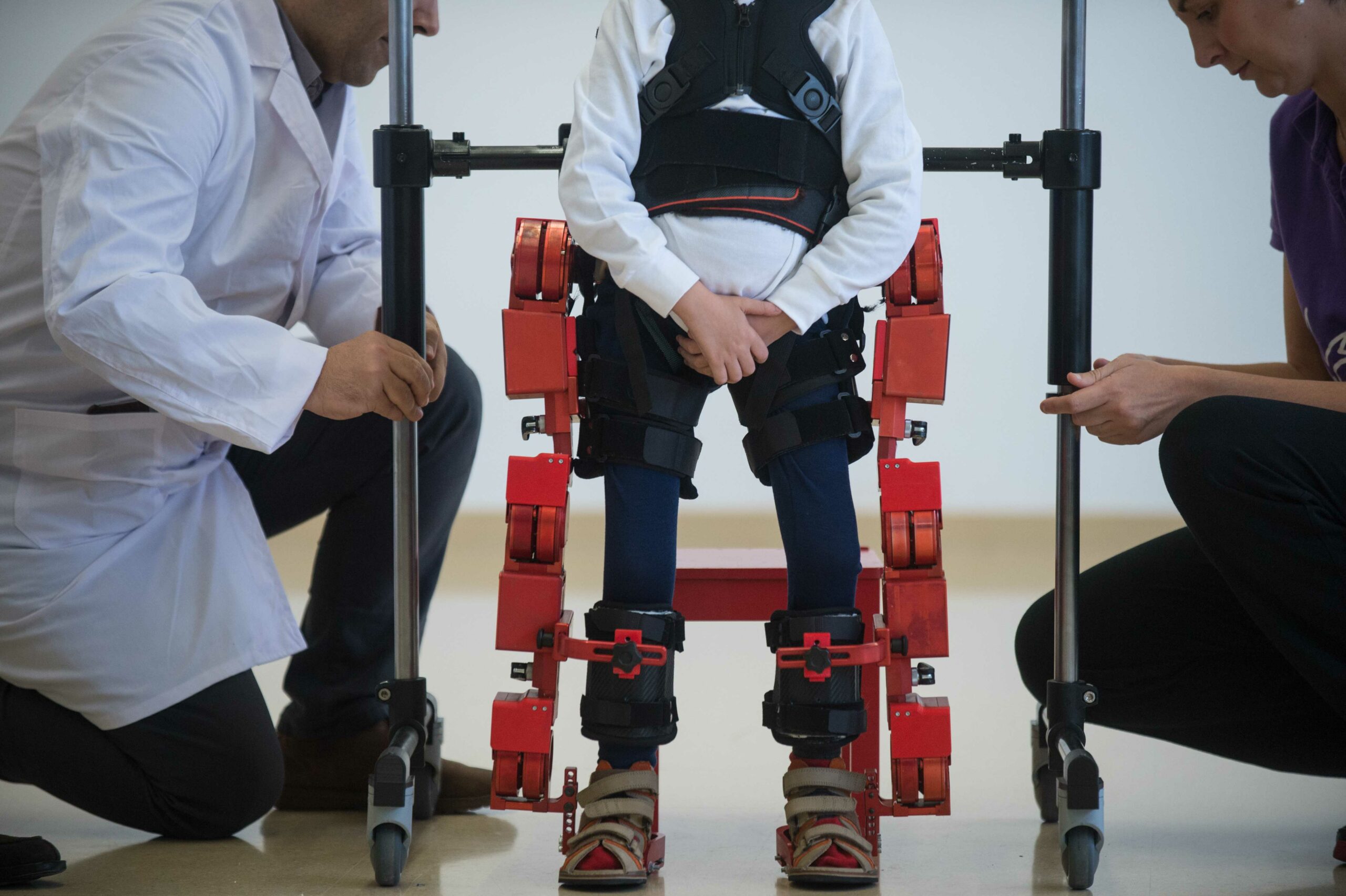
Йенс, пятилетний мальчик с диагнозом СМА ходит в своём новом экзоскелете, Барселона, 2017 год. Фото: Lola Bou/Anadolu Agency/Getty Images
Насколько эти лекарства доступны?
Средняя цена «Эврисди» для Украины составляет около 260 тысяч гривен. То есть годовая стоимость сиропа для одного пациента в случае максимальной дозы составит около 9 млн гривен. Инъекция «Спинразы» в первый год будет стоить около 12 млн гривен, а в последующие годы — 5,5-6 млн. Стоимость «Золгенсмы» — 2,3 миллиона долларов. Купить препарат можно только в США.
Все орфанные препараты дорогостоящие — не потому, что производитель хочет на них нажиться (хотя часто и поэтому тоже), а из-за высокой стоимости производства маленьких партий, поскольку эти препараты выпускают редко из-за недостаточного спроса.
Виталий Матюшенко отмечает, что такие лекарства не рассматриваются как те, что можно приобрести за свой счет: «Это априори прерогатива государства — обеспечивать таким лечением пациентов, которые в нем нуждаются. Это политика государства, политика системы здравоохранения, политика защиты своих граждан».
В Украине пока лечение от СМА никак не доступно, поскольку не существует ни одной государственной программы, которая финансировала бы приобретение лекарственных средств и специального оборудования. Но 2 июня 2021-го Верховная Рада Украины приняла в первом чтении законопроект 4662, определяющий процедуру закупки дорогостоящих инновационных лекарств в порядке заключения договора управляемого доступа (ДУД).
В пояснительной записке к законопроекту говорится, что ДУД — это специальные договоры между владельцем регистрационного удостоверения на лекарственное средство и распорядителем бюджетных средств. Такой договор заключается по результатам переговоров и позволяет обеспечить пациентам доступ к инновационным медицинским технологиям.
Виталий Матюшенко называет этот законопроект «лазейкой в украинском законодательстве», поскольку он позволит прописывать финансирование лечения отдельной строкой в бюджете без необходимости быть включенным в соответствующую государственную программу (которой сейчас нет). Но пока неизвестно, что будет после окончания срока ДУД. «Закрывает ли власть проблему временно или у нее какие-то другие намерения, которые могут быть как полезными для пациентского сообщества, так и наоборот обернуться худшей ситуацией для нас», — говорит Матюшенко.
То есть единственный выход — это получать помощь за границей?
Сейчас — да. Ближайший и самый простой путь — ехать в Польшу. Чтобы получить помощь, нужно иметь трудовую визу и официальное трудоустройство с оформлением государственной страховки. А дальше — обратиться к врачу и подтвердить диагноз СМА. Для этого необходимо иметь результаты соответствующего ДНК-теста, который можно сделать и в Украине (Польша обычно дополнительно его не проверяет).
«Самое быстрое наше достижение — месяц от пересечения границы до получения лечения пациентом, — говорит Матюшенко. — Но если у родителей до этого были какие-то трудовые отношения в Польше, получить помощь можно будет еще быстрее».